При биомикроскопии используют щелевую лампу. Этот офтальмологический прибор позволяет осмотреть видимые структуры глаза под увеличением. Сама процедура не инвазивная и направлена на исследование конъюнктивы, склеры, век, хрусталика, радужной оболочки и роговицы. Щелевая лампа оснащена источником узконаправленного света, также в ее состав входит бинокулярный микроскоп.
Как происходит процесс диагностики?
Во время биомикроскопии пациент должен сесть напротив врача, после чего доктор направляет луч света из щелевой лампы непосредственно на глаз обследуемого. Через бинокулярный микроскоп врач выявляет наличие каких-либо патологий. У некоторых пациентов имеется повышенная чувствительность к свету и светобоязнь. Эта особенность затрудняет осмотр, поэтому таким пациентам следует предварительно закапать в глаз раствор анестетика.
Если необходимо выполнить биомикроскопию ребенку младше двух лет, то исследование проводят в условиях углубленного физиологического сна. Сам же ребенок находится в горизонтальном положении, чтобы снизить вероятность непреднамеренного его перемещения.
Преимущества метода биомикроскопии
При осмотре глаза с применением щелевой лампы можно выявить многие заболевания роговицы, камер глаза (например, глаукому), хрусталика (например, катаракту). При биомикроскопии можно довольно точно установить расположение области патологических изменений. При проведении обследования передней камеры глаза довольно легко выявить причину глаукомы, которая сопровождается внутриглазной гипертензией. Также при биомикроскопии легко обнаружить патологию сосудистой оболочки, сетчатки или зрительного нерва. В связи с тем, что пучок света от щелевой лампы может проникать в структуры глаза под разными углами, можно диагностировать глубину этих патологических изменений.
Свет из лампы может исходить как в вертикальной, так и в горизонтальной плоскостях. Преимуществом узкого направленного луча является контраст, который создается между освещенным и затемненным участками глазного яблока. В результате врач получает так называемый оптический срез. Щелевая лампа нужна также для проведения биомикроофтальмоскопии. Для этого исследования используется линза с рассеивающей структурой (сила 60 диоптрий), которая способна нейтрализовать оптическую систему глазного яблока.
Видео о биомикроскопии на щелевой лампе
Разновидности исследования
В основе классификации биомикроскопии лежит вариант освещения. При этом выделяют четыре разновидности:
- Биомикроскопия с прямым фокусированным светом. При этом пучок направляют в определенную зону глаза, что позволяет определить наличие участков помутнения или снижения прозрачности оптических сред.
- Биомикроскопия в отраженном свете. Это позволяет изучить строение роговицы при помощи лучей, которые отражаются от радужки. В результате врач может обнаружить отек тканей или инородные тела.
- Непрямой фокусированный свет при биомикроскопии позволяет сфокусировать пучок в непосредственной близости с участком патологических изменений. При этом образуется контраст между ярко и слабо освещенными областями. Это позволяет тщательно изучить область возможной патологии.
- В случае непрямого диафоноскопического просвечивания возникают зеркальные участки в областях перехода одних оптических сред в другие. Это происходит из-за различных значений преломляющей способности. Такая разновидность биомикроскопии помогает более точно определить локализацию очага патологии.

Стоимость
Биомикроскопия может выполняться как отдельное исследование, а может входить в состав комплексной диагностики глаз.
- 1 200
руб.
- Комплексный диагностический осмотр (проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия) - 3 500 руб.
- Расширенный комплексный диагностический осмотр (проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия, осмотр глазного дна с расширенным зрачком, ОСТ) - 5 500 руб.
Выше приведена цена на диагностическую услугу нашего офтальмологического центра на момент публикации материала. Уточнить точную стоимость услуг и записаться на прием Вы можете по телефонам, указанным на нашем сайте.
24-07-2012, 19:53
Описание
Микроскопия живого глаза является дополнением к другим общеизвестным методам исследования глаза. Поэтому биомикроскопии, как правило, должен предшествовать обычный офтальмологический осмотр больного . После собирания анамнеза обследуют пациента при дневном освещении, при помощи метода бокового фокального освещения, производят исследование в проходящем свете, офтальмоскопию. Функциональные исследования глаза (определение остроты зрения, периметрия) также должны предшествовать биомикроскопии. Если исследование функций глаза производится после биомикроскопии, то это приводит к получению ошибочных данных, так как после воздействия сильного света щелевой лампы, даже кратковременного, показания зрительных функций будут занижены.Исследование внутриглазного давления должно, как правило, производиться после биомикроскопии; в противном случае следы краски, оставшейся на роговице после тонометрии, будут мешать детальному осмотру глаза со щелевой лампой. Даже тщательное промывание глаза после тонометрии, закапывание дезинфицирующих капель не позволяют убрать полностью краску, и она выявляется под микроскопом на передней поверхности роговицы в виде коричневого налета.
При предварительном обследовании больного у врача возникает обычно ряд вопросов в отношении глубины локализации патологического очага в тканях глаза, давности болезненного процесса и др. Эти вопросы и разрешаются путем дальнейшего биомикроскопического исследования.
В процессе преподавания курса биомикроскопии мы обычно фиксируем внимание врачей на том, чтобы микроскопия живого глаза была в известной мере прицельной , т. е. чтобы исследователь ставил перед собой какие-то определенные вопросы и разрешал их при исследовании со щелевой лампой. Такой подход к методу биомикроскопии делает его более осмысленным и в значительной степени укорачивает время исследования больного. Последнее бывает особенно необходимым в тех случаях, когда пациент страдает от боли, светобоязни и слезотечения. При таком состоянии больного в процессе биомикроскопии приходится прибегать к помощи другого лица, роль которого заключается в придерживании головы пациента, поскольку последний, страдая от светобоязни, иногда непроизвольно стремится отдалиться от источника яркого света, а также в разведении и удерживании век. При острых воспалительных процессах неприятные субъективные ощущения могут быть в значительной степени уменьшены предварительным двух троекратным закапыванием в конъюнктивальный мешок 0,5% раствора дикаина. Более спокойное поведение пациента сократит и время исследования со щелевой лампой.
Биомикроскопия должна производиться обязательно в затемненном помещении , но не в полной темноте. Целесообразно помещать сзади наблюдателя на некотором расстоянии от него обычную настольную лампу. Чтобы освещение не было ярким, рекомендуется повернуть ее к стене или опустить книзу. Падающий сзади умеренный свет не мешает работе врача. Он может наблюдать за больным и руководить им в процессе обследования. Однако при биомикроскопии очень тонких, мало отражающих свет структур (стекловидное тело) необходима полная темнота.
При биомикрископии как больной, так и врач находятся в некотором напряжении, так как какой-то промежуток времени они должны быть очень сосредоточенными и совершенно неподвижными. Учитывая это, необходимо перед проведением исследования создать определенные удобства для больного и врача . Больного усаживают на вертящийся стул перед инструментальным столиком, на котором установлена щелевая лампа. Столик должен быть поднят вверх или опущен вниз соответственно росту больного. Нельзя допускать, чтобы больной, помещая голову в головном упоре, резко вытягивал шею. В этом случае контакт лба с налобником головного упора будет неполным, что отразится на качестве исследования. При низком расположении головного упора больной вынужден сгибаться, что вызывает, особенно у пожилых людей, затруднение дыхания и быструю утомляемость. После фиксации головы больному предлагает спокойно положить согнутые в локтях руки на инструментальный столик и опереться на него. Врач размещается по другую сторону инструментального столика на подвижном и соответствующем высоте расположения прибора стуле.
В процессе обследования во избежание переутомления пациента, а также перекала лампы необходимо делать перерывы . Перекал лампы сопровождается значительным перегревом окружающих частей осветителя (особенно в лампе ЩЛ), что может приводить к появлению в конденсоре трещин и снижению качества осветительной щели, в которой соответственно расположению трещин возникает затемненный участок (дефект). В процессе биомикроскопии после 3-4-минутного осмотра больному предлагают сиять голову с лицевого уста нова и выпрямиться на стуле. Осветитель щелевой лампы при этом выключают яз электрической сети. После короткого отдыха исследование может быть продолжено.
Врачам, мало знакомым с техникой биомикрископии, в процессе освоения методики исследования целесообразно использовать определенное, предпочтительно малое, увеличение микроскопа . Лишь по мере появления навыков о работе можно более широко варьировать степень увеличения микроскопа. Начинающим окулистам можно рекомендовать вначале исследовать друг друга: это сокращает срок обучения методике биомикроскопии и, кроме того, позволяет составить представление о тех ощущениях, которые испытывает больной в процессе биомикрископии.
Техника работы со щелевой лампой ЩЛ
К биомикроскопическому исследованию можно приступить лишь при наличии хорошо отрегулированной осветительной щели . Качество щели обычно проверяют на белом экране (лист белой бумаги).
В зависимости от того, какой глаз предполагается исследовать, положение головного упора должно быть различным . При исследовании правого глаза пациента головной упор передвигают в левую (по отношению к больному) сторону, при исследовании левого глаза - в правую. Головной упор передвигают рукой до конца, т. е. до соприкосновения с маховиком, обеспечивающим плавное перемещение упора по горизонтали. Осветитель помещают с височной стороны исследуемого глаза. Перемещение осветители на соответствующую сторону может быть осуществлено лишь тогда, когда головка микроскопа будет откинута назад. После перемещения осветителя головку микроскопа приводят в нормальное положение.
Пациент устанавливает голову в головной упор. При этом надо следить за тем, чтобы подбородок и лоб плотно прилегали к подбороднику и лобным валикам, не смещались в процессе исследования, когда приходится передвигать головной упор в вертикальном и горизонтальном направления.
Микроскоп устанавливают на нулевом делении шкалы , указывающей угол биомикрископии (т. е. перпендикулярно к исследуемому глазу), осветитель помещают сбоку (с наружной стороны) под определенным углом к колонке микроскопа. Револьверный диск микроскопа поворачивают таким образом, чтобы перед глазом больного находилась пара объективов с увеличением 2Х, в гнезда для окуляров вставляют первый вариант увеличения, равный 4Х. При этом тубусы окуляров должны быть поставлены соответственно расстоянию между центрами зрачков исследующего. После такой подготовки можно приступить к биомикрископии.
Луч света необходимо направить на ту или иную часть глазного яблока путем перемещения как самого осветителя, так и головного упора. Для начинающих окулистов в процессе наводки, которая, как показывает опыт, на первых порах осуществляется очень медленно, можно рекомендовать ставить на пути светового пучка нейтральный светофильтр . Это избавляет пациентов от слепящего действия света. Во избежание излишнего утомления больного ярким спетом можно рекомендовать и другой прием. Можно уменьшить яркость нити накала лампы, перемещая рукоятку реостата в направлении указателя «темнее».
После того как осветительная щель будет наведена на глаз, необходимо произвести фокусировку света . Это достигается перемещением осветительной лупы, а также вращением винта наклона, находящегося на головном упоре. После фокусировки света на определенном участке глаза находят изображение биомикроскопической картины под микроскопом.
Для более быстрого нахождения изображения глаза под микроскопом рекомендуется проверить расположение объективов микроскопа по отношению к фокусной линзе осветителя. Они обязательно должны находиться на одном уровне (на одинаковой высоте). Несоблюдение этого, казалось бы, элементарного условия приводит к тому, что начинающий исследователь тратит много времени на поиски изображения глаза, так как объектив микроскопа оказывается расположенным не против освещенного глазного яблока, а ниже или выше его. При определении под микроскопом изображения глаза начинающему исследователю могут помочь также легкие боковые перемещения головки микроскопа, производимые непосредственно рукой.
После того как изображение глаза будет найдено под микроскопом, надо добиться четкости биомикроскопической картины , вращая фокусный винт микроскопа. Оставляя неподвижными осветитель и микроскоп, можно осмотреть поверхность глазного яблока, век, конъюнктивы. Это осуществляется передвижением головного упора в вертикальном и горизонтальном направлениях. При этом изображение щели помещается в различных отделах глаза и его придатков. видимых в то же время под микроскопом, и перед наблюдателем проходят биомикроскопические изображения различных отделов глаза.
Осмотр глаза рекомендуется начинать при малых степенях увеличения микроскопа (8Х, I6X) и только при необходимости более детального осмотра оболочек глаза переходить на большие увеличения. Это достигается перемещением объективов и сменой окуляров.
Надо отметить, что при переключении объективов резкость наводки на изображение глаза не меняется. При начале осмотра более глубоких отделов глазного яблока надо соответственно менять фокусную установку как осветителя, так и микроскопа, что достигается продвижением вперед осветительной лупы и вращением фокусного винта микроскопа. Определенную помощь (особенно, если исчерпывается возможность фокусировки лупы и микроскопа) оказывает перемещение головного упора вперед или назад при помощи винта наклона. По мнению Б. Поляка и А. И. Горбаня (1962), такое перемещение головы обследуемого является основным методическим приемом в процессе биомикроскопического исследования. При этом глаз больного как бы нанизывается на совмещенные в пространстве фокусы осветителя и микроскопа. Перед проведением указанного перемещения необходимо убедиться в наличия пространственного совмещения фокусов осветителя и микроскопа . По данным Б. Л. Поляка, фокусы их совпадают только тогда, когда оптический срез роговицы располагается в центре поля зрения микроскопа, имеет четкие границы и не смешается по роговице при вращения осветителя (т. е. при изменении угла бномнкроскопии). Если при покачивании осветителя оптический срез роговицы смещается в ту же сторону, что и осветитель, то головной упор следует отвести несколько кзади. При смещении оптического среза роговицы в сторону, противоположную перемещению осветителя, необходимо приблизить головной упор к микроскопу. Головной упор следует перемещать до тех пор, пока оптический срез роговицы не станет (при изменении положения осветителя) неподвижным. Выполнение остальных требований, обеспечивающих совмещенность фокусов осветителя и микроскопа, не представляет особого труда. Для этого надо установить изображение оптического среза роговицы в центре поля зрения микроскопа и, перемещая фокусную лупу, добиться максимальной четкости граней среза .
Указанное добавление Б. Л. Поляка к методике биомикроскопии представляет практическую ценность, но может быть использовано в основном при исследовании глаза в прямом фокальном освещении.
Биомикрископия при помощи лампы ЩЛ производится под различными углами биомикроскопии , но чаще под углом 30-45°. Глубже расположенные отделы глазного яблока осматривают иод меньшим углом биомикрископии. Полезно помнить правило: чем глубже в глаз, тем меньше (уже) угол биомикроскопии. Иногда, например в процессе обследования стекловидного тела, осветитель и микроскоп сдвигаются вплотную.
Некоторые окулисты пользуются щелевой лампой при удалении мелких инородных тел из конъюнктивы и роговицы . При этом может быть использован лишь одни осветитель. Головку микроскопа обычно откидывают и отводят в сторону, освобождая место для манипуляций. Луч света фокусируют в место расположения инородного тела, после чего его удаляют при помощи специальных игл. Рука врача, удерживающая иглу, может быть фиксирована на специальном кронштейне, который прикрепляется к рамке головного упора с правой стороны.
Техника работы со щелевой лампой ЩЛ-56
В начале исследования при помощи лампы ЩЛ-56
- голову пациента удобно фиксируют на лицевом установе, подбородочная часть которого должна быть поставлена в среднее положение. Основание координатного столика необходимо придвинуть вплотную к лицевому установу. Наличие хотя бы небольшой щели между ними крайне затрудняет исследование.
- Надо проследить также за тем, чтобы координатный столик располагался посредине инструментального.
- После этого подвижную часть координатного столика ставят в среднее положение движением рукоятки, которая устанавливается при этом вертикально.
- Осветитель размещают с наружной стороны исследуемого глаза под тем или иным углом бномнкроскопии в зависимости от того, какая часть глаза подлежит осмотру и какой вид освещения предполагается при этом использовать.
- Необходимо проследить за тем, чтобы головка осветителя (головная призма) находилась в среднем положении и располагалась против глаза больного.
Перемещая верхнее плато координатного столика, устанавливают четкое изображение осветительной щели на том участке глаза, который необходимо исследовать. После этого находят под микроскопом изображение освещенного участка. Вращая фокусный винт микроскопа, добиваются максимальной четкости биомикроскопической картины.
Иногда изображение щели не совпадает с полем зрения микроскопа и через микроскоп видна неосвещенная часть глаза. В таком случае необходимо слегка повернуть головную призму осветителя вправо или влево ; при этом пучок света попадает в поле зрения микроскопа, т. е. совмещается с ним.
Перемещая верхнюю часть координатного столик а (а вместе с ним и осветительную щель) по горизонтали, можно осмотреть все ткани глаза, расположенные в данной плоскости, на данной глубине. Передвигая плато в переднезаднем направлении , можно осмотреть участки глаза, расположенные на различной глубине, за исключением задних отделов стекловидного тела и глазного дна. Чтобы исследовать эти отделы глазного яблока, необходимо путем поворота рукоятки линзы по часовой стрелке опустить вниз офтальмоскопическую линзу, осветитель поместить перед объективом бинокулярного микроскопа (угол биомикроскопии приближается к нулю). При соблюдении этих условий изображение освещенной щели появляется на глазном дне.
При исследовании лампой ЩЛ-56 биомикроскопия переднего отрезка глазного яблока, более глубоко расположенных тканей, а также глазного дна производится под разными увеличениями микроскопа . В повседневной практической работе предпочтительны увеличения малой и средней степени-10х, 18Х, 35Х. Осмотр необходимо начинать при меньшем увеличении, переходя по мере надобности на большее.
Некоторые врачи при работе с микpocкoпoм ЩЛ-56 отмечают упорное двоение в глазах, невозможность слить изображения, видимые раздельно правым и левым глазом. В таких случаях следует тщательно установить окуляры микроскопа соответственно своему расстоянию между центрами зрачков . Это достигается путем сведения или разведения тубусов окуляров. Если указанным приемом не удается добиться одиночного четкого, стереоскопического изображения, можно применить другой прием. Окуляры устанавливают в строгом соответствии с расстоянием между центрами своих зрачков. После этого, перемещая верхнее плато координатного столика, устанавливают резкость изображения освещенной щели на глазном яблоке. Фокусный винт микроскопа переводят до отказа вперед, а затем постепенно (уже под контролем зрения через микроскоп) перемещают его назад, к себе, до тех пор пока а поле зрения микроскопа не появится одиночное, четкое изображение исследуемого глаза.
Техника работы с инфракрасной щелевой лампой
Осмотр при помощи инфракрасной щелевой лампы производят в темной комнате . Этому исследованию рекомендуется предпослать биомикроскопию в обычном сеете щелевой лампы, что дает возможность составить определенное представление о характере заболевания и поставить ряд вопросов для разрешения их при исследовании с помощью инфракрасных лучей. На глаз больного направляют лучи от инфракрасного осветителя , после чего через бинокулярный микроскоп щелевой лампы на флюоресцирующем экране становятся видимыми ткани глаза, скрытые за мутной роговицей или помутневшим хрусталиком. Микроскопия производится так же, как и биомикроскопия обычной щелевой лампой. Движением рукоятки координатного столика наводят резкость изображения. Более точную фокусировку осуществляют вращением фокусного винта микроскопа. Исследование производится под различными увеличениями микроскопа, но преимущественно малыми. В процессе работы может быть использован инфракрасный осветитель со щелью. Щелевой осветитель, проецируя на глаз изображение щели, позволяет получить оптический срез тканей глаза в инфракрасных лучах. Это еще более расширяет возможности исследования глазного яблока с инфракрасной щелевой лампой.
Виды освещения
При биомикроскопии применяют несколько вариантов освещения . Это связано с разными видами проекции света на глаз и различными свойствами его оптических сред и оболочек. Однако необходимо подчеркнуть, что все применяемые в настоя идее время при биомикроскопии способы освещения возникли и развились на основе метода бокового фокального освещения.
1. Диффузное освещение - самый простой метод освещения при биомикроскопии. Это тот же боковой фокальный свет, который используется при обычном исследовании больного, но более интенсивный и гомогенный, лишенный сферической и хроматической аберрации.
Диффузное освещение создается наведением изображения светящейся щели на глазное яблоко . Щель при этом должна быть достаточно широкой, что достигается максимальным раскрытием диафрагмы щели. Возможности исследования в диффузном свете расширяются благодаря наличию бинокулярного микроскопа. Этот вид освещения, особенно при использовании небольших степеней увеличения микроскопа, позволяет осмотреть одновременно почти всю поверхность роговой, радужной оболочки, хрусталика. Это бывает необходимо для определения протяженности складок десцеметовой оболочки или рубца роговицы, состояния капсулы хрусталика, хрусталиковой звезды, поверхности старческого ядра. Пользуясь этим видом освещения, можно в известной мере ориентироваться в отношении места расположения патологического очага в оболочках глаза с тем, чтобы потом приступить к более тщательному исследованию этого очага при помощи других необходимых для этой цели видoм освещения. Угол биомикроскопии при применении диффузного освещения может быть любым.
2. Прямое фокальное освещение является основным, ведущим при биомикроскопическом исследовании почти всех отделов глазного яблока. При прямом фокальном освещении изображение светящейся щели фокусируют на каком-либо определенном участке глазного яблока, который вследствие этого четко выделяется, как бы отграничивается от окружающих затемненных тканей. В эту фокально освещенную зону направляют и ось микроскопа. Таким образом, при прямом фокальном освещении фокусы осветителя и микроскопа совпадают (рис. 9).

Рис. 9. Прямое фокальное освещение.
Исследование в прямом фокальном освещения начинают при щели в 2-3 мм . чтобы составить общее представление о ткани, подлежащей биомикроскопии. После ориентировочного осмотра щель суживают в некоторых случаях до 1 мм. Это обеспечивает еще более яркое освещение, необходимое для исследования какого-то участка глаза, и более рельефно его выделяет.
При обычном исследовании оптические среды глаза видны лишь тогда, когда они теряют прозрачность. Однако во время биомикроскопии при прохождении узкого фокусированного пучка света через прозрачные оптические среды, в частности через роговую оболочку или хрусталик, можно видеть ход светового пучка , причем становится видимой и сама оптическая среда, пропускающая свет. Это связано с тем, что фокусированный луч света, встречая на своем пути коллоидные структуры и тканевые клеточные элементы оптических сред глаза, претерпевает при контакте с ними частичное отражение, преломление и поляризацию. Происходит своеобразное оптическое явление, известное под названием феномена Тиндаля .
Если луч света от щелевой лампы пропустить через дистиллированную воду или раствор поваренной соли, то он окажется невидимым, поскольку не встретит на своем пути частиц, способных отразить свет. По этой же причине не виден луч светa от щелевой лампы во влаге передней камеры . Камерное пространство при биомикроскопии представляется совершенно черным, оптически пустым.
Если к дистиллированной воде прибавить любую коллоидную субстанцию (белок, желатина), то луч света от щелевой лампы становится видимым так же, как становятся видимыми взвешенные в дистиллированной воде коллоидные частицы, поскольку они отражают и преломляют падающий на них свет. Нечто подобное наблюдается и в глазу во время прохождения светового пучка через оптические среды.
На границе различных оптических сред глаза (передняя поверхность роговой оболочки и воздух, задняя поверхность роговой оболочки и камерная влага, передняя поверхность хрусталика и камерная влага, задняя поверхность хрусталика и жидкость, заполняющая позадихрусталиковое пространство) довольно резко изменяется плотность ткани, в связи с чем изменяется и коэффициент преломления света . Это приводит к тому, что фокусированный луч света от щелевой лампы, направленный на зону раздела каких-либо двух оптических сред, довольно резко меняет свое направление. Указанное обстоятельство позволяет хорошо различать разделительные поверхности - пограничные зоны, или зоны раздела, между разными оптическими средами глаза. При прохождении тонкого щелевидного луча света через эти среды создается впечатление, что глазное яблоко как бы рассечено на части. Такой тонкий, фокусированный световой пучок можно назвать световым ножом, поскольку он обеспечивает получение оптического среза прозрачных тканей живого глаза. Толщина оптического среза при максимально суженной щели осветителя равна около 50 мк.
Таким образом, срез живых тканей глаза при биомикрископии по толщине приближается к гистологическому. Подобно тому как гистологи готовят серийные срезы тканей глаза, при биомикроскопии передвижением осветительной щели или головы исследуемого можно получить бесчисленное количество (серию) оптических срезов . При этом чем тоньше оптический срез, тем выше качество биомикроскопического исследования. Однако понятия «оптический» и «гистологический» срез не следует отождествлять. На оптическом срезе выявляется в основном оптическое строение преломляющей среды. Более плотные элементы, скопления клеток представляются в виде участков серого цвета; оптически недеятельные или мало деятельные зоны имеют менее насыщенную серую или темную окраску. В оптическом срезе в отличие от окрашенного гистологического сложная архитектоника клеточных структур видна хуже.
При исследовании в прямом фокальном освещении луч света от щелевой лампы может быть сконцентрирован изолированно в какой-либо определенной оптической среде (роговая оболочка, хрусталик). Это позволяет получить изолированный оптический срез данной среды и осуществить более точную фокусировку внутри нес. Такой метод исследования используется для определения локализации (глубины залегания) патологического очага или инородного тела в тканях глаза. Этот метод значительно облегчает диагностику целого ряда заболевании, позволяя ответить па вопрос о характере кератита (поверхностный, срединный или глубокий), катаракты (корковая или ядерная).
Для глубинной локализации патологического очага под микроскопом необходимо хорошее бинокулярное зрение . Угол биомикроскопии при использовании метода прямого фокального освещения может широко варьировать в зависимости от надобности; чаще исследуют под углом 10-50°.
3. Непрямое освещение (исследование в темном поле) используется при биомикроскопии глаза довольно широко. Если сконцентрировать спет на каком-либо участке глазного яблока, то этот ярко освещенный участок сам становится источником освещения, хотя и более слабого. Отраженные от фокальной зоны рассеянные лучи света падают на лежащую рядом ткань и освещают ее. Эта ткань находится в зоне парафокального освещения, или затемненного поля. Сюда направляют и ось микроскопа.
При непрямом освещении : фокус осветителя направлен в зону фокального освещения, фокус микроскопа -в зону затемненного поля (рис. 10).

Рис. 10. Непрямое освещение.
Поскольку лучи света от фокально освещенного участка распространяются не только по поверхности ткани, но и в глубину, метод непрямого освещения иногда называют диафаноскопическим .
Метод непрямого освещения имеет ряд преимуществ перед другими. Пользуясь им, можно рассмотреть изменения в глубоких отделах непрозрачных сред глаза, а также выявить некоторые нормальные тканевые образования.
Например, в темном поле на светло окрашенных радужных оболочках хорошо видны сфинктер зрачка, его сокращения. Хорошо видны нормальные сосуды радужной оболочки, скопления в ее ткани хроматофоров.
Большое значение имеет исследование в непрямом, диафаноскопическом освещении при дифференциальной диагностике между истинными опухолями радужной оболочки и кистозными образованиями . Задерживающая и отражающая свет опухоль выделяется обычно в виде темной непрозрачной массы в отличие от просвечивающей наподобие фонаря кистозной полости.
При биомикроскопии больных с травмой глаза осмотр в темном поле помогает выявить надрыв (или разрыв) сфинктера зрачка , кровоизлияния в ткани радужной оболочки. Последние при осмотре в прямом фокальном освещении почти не заметны, а при применении непрямого освещения выявляются в виде ограниченных участков, окрашенных в темно-красный цвет.
Непрямое освещение-незаменимый метод исследования для обнаружения атрофических участков в ткани радужной оболочки . Места, лишенные заднего пигментного эпителия, просвечивают в темно,м поле в виде полупрозрачных щелей и отверстий. При резко выраженной атрофии радужная оболочка при биомикроскопии в темном поле напоминает по виду решето или сито.
4. Переменное освещение , колеблющееся, или осцилляторное, представляет собой комбинацию прямого фокального освещения с непрямым. Исследуемую ткань при этом то ярко освещают, то затемняют. Смена освещения должна быть достаточно быстрой. Наблюдение за переменно освещаемой тканью ведется через бинокулярный микроскоп.
При работе с лампой ЩЛ переменное освещение можно получить, либо смещая осветитель, т. е. изменяя угол биомикроскопии, либо перемещая головной упор. При этом исследуемый участок последовательно перемещается из фокально освещенной зоны в темное поле. При исследовании лампой ЩЛ-56 переменное освещение создают смещением всего осветителя или только его головной призмы. Переменное освещение можно также получить независимо от модели лампы. изменяя степень раскрытия диафрагмы щели.
В процессе исследования микроскоп должен неизменно находиться па нулевом делении шкалы .
Переменное освещение при биомикроскопии применяют для определения реакции зрачка на свет . Такое исследование имеет несомненное значение при наличии у больного гемианопической неподвижности зрачков. Узкий пучок света позволяет изолированно освещать одну из половин сетчатой оболочки, чего нельзя добиться при исследовании с помощью обычной лупы. Для получения более точных данных необходимо использовать очень узкую щель, иногда превращая ее в точечное отверстие. Последнее бывает необходимо при наличии квадрантной гемианопсии. При исследовании больных с гемианопсией источник света помещают в зависимости от необходимости с височной или носовой стороны исследуемого глаза. Наблюдение за реакцией зрачка на свет целесообразно проводить при малом увеличении микроскопа.
Переменное освещение применяют также с целью обнаружения мелких инородных тел в тканях глаза , не диагностируемых методом рентгенографии. Металлические инородные тела при быстрой смене освещения проявляются своеобразным блеском. Еще более выражен блеск осколков стекла, находящихся в жидких средах, хрусталике и оболочках глаза.
Переменное освещение может быть применено для выявления отслойки или разрыва десцеметовой оболочки , что наблюдается после операции циклодиализа, прободной травмы. Стекловидная десцемстова оболочка, иногда образующая при спонтанной или операционной травме причудливые завитки, дает при исследовании в осциллятор ном освещении своеобразный меняющийся блеск.
5. Проходящий свет применяется в основном для осмотра прозрачных сред глаза, хорошо пропускающих лучи света, чаще всего при исследовании роговой оболочки и хрусталика.
Чтобы провести исследование в проходящем свете, необходимо получить позади исследуемой ткани по возможности яркое освещение . Это освещение должно быть создано на каком-нибудь экране, способном отразить как можно больше падающих на пего лучей света.
Чем плотнее экран, т. е. чем выше его отражающая способность, тем выше качество исследования в проходящем свете.
Отраженные лучи освещают исследуемую ткань сзади. Таким образом, исследование в проходящем свете - это исследование ткани на просвечивание , прозрачность. При наличии в ткани очень нежных помутнений последние задерживают падающий сзади свет, меняют его направление и вследствие этого становятся видимыми.
При исследовании в проходящем свете фокусы осветителя и микроскопа не совпадают . При наличии достаточно широкой щели фокус осветителя устанавливают на непрозрачный экран, а фокус микроскопа - на прозрачную ткань, расположенную перед освещенным экраном (рис. 11).

Рис. 11. Проходящий свет.
- При исследовании роговой оболочки экраном является радужная оболочка,
- для атрофичных участков радужной оболочки - хрусталик, особенно если он катарактально изменен;
- для передних отделов хрусталика - его задняя поверхность,
- для задних отделов стекловидного тела - глазное дно.
Исследование в проходящем свете может быть осуществлено в двух вариантах . Прозрачную ткань можно рассматривать на фоне ярко освещенного экрана, куда устремлен фокус светового пучка, - исследование в прямом проходящем свете. Исследуемая ткань может быть также осмотрена на фоне слегка затемненного участка экрана - участка, находящегося в парафокальной зоне освещения, т. е. в темном поле. В этом случае осматриваемая прозрачная ткань освещена менее интенсивно - исследование в непрямом проходящем сеете.
Начинающим окулистам исследование в проходящем свете удается не сразу. Можно рекомендовать следующий прием . После овладения методикой прямого фокального освещения фокальный свет устанавливают на радужной оболочке. Сюда же, как того требует техника фокального освещения, направляют ось микроскопа. После нахождения фокально освещенной зоны под микроскопом, вращая фокусный винт микроскопа назад, т. е. к себе, устанавливают его на изображение роговой оболочки. Последняя в данном случае будет видна в прямом проходящем свете. Для исследования роговой оболочки в непрямом проходящем свете фокус микроскопа вначале необходимо навести на зону темного поля радужной оболочки, а потом перевести на изображение роговой оболочки.
Нормальная роговая оболочка при биомикроскопии в проходящем свете имеет вид еле заметной, совершенно прозрачной, стекловидной, бесструктурной оболочки. Исследование в проходящем свете часто выявляет изменения, не обнаруживаемые при других видах освещения . Обычно хорошо бывают видны отек эпителия и эндотелия роговой оболочки, тонкие рубцовые изменения ее стромы, новообразованные. в частности уже запустевшие, сосуды, атрофия заднего пигментного листка радужной оболочки, вакуоли под передней и задней капсулой хрусталика. Буллезно перерожденный эпителий роговой оболочки и вакуоли хрусталика кажутся при исследовании в проходящем свете окаймленными темной линией, как бы вставленными в оправу.
Исследуя в проходящем свете, надо учитывать, что цвет осматриваемых тканей представляется не таким, как при исследовании в прямом фокальном освещении . Помутнения в оптических средах кажутся более темными, так же как это бывает при исследовании в проходящем свете с использованием офтальмоскопа. Кроме того, в исследуемой ткани часто появляются не свойственные ей цветные оттенки . Это связано с тем, что отраженные от экрана лучи получают окраску этого экрана и придают ее той ткани, через которую они потом проходят. Поэтому помутнения роговой оболочки. имеющие при исследовании в прямом фокальном освещении беловатый оттенок, при биомикроскопии в проходящем свете кажутся на фоне коричневой радужной оболочки желтоватыми, а на фоне голубой радужки - серо-голубоватыми. Помутнения хрусталика, имеющие при исследовании в прямом фокальном освещении серый цвет, в проходящем свете приобретают темный или желтоватый оттенок. После обнаружения тех или иных изменений при исследовании в проходящем свете целесообразен осмотр в прямом фокальном освещении для определения истинной окраски изменений и выявления их глубинной локализации в тканях глаза.
6. Скользящий луч - метод освещения, введенный в офтальмологию 3. А. Каминской-Павловой в 1939 г. Сущность метода состоит в том, что свет от щелевой лампы направляют на исследуемый глаз перпендикулярно его зрительной линии (рис. 12).

Рис. 12. Скользящий луч.
Для этого осветитель необходимо отвести максимально в сторону, к виску исследуемого. Целесообразно достаточно широко открыть диафрагму осветительной щели. Пациент должен смотреть прямо вперед. При атом создается возможность почти параллельного скольжения лучей света по поверхности глазного яблока.
Если параллельного направления лучей света не возникает , голову больного слегка поворачивают в сторону, противоположную падающим лучам. Ось микроскопа при исследовании этим видом освещения может быть направлена в любую зону.
Освещение скользящим лучом применяют для осмотра рельефа оболочек глаза . Давая различное направление лучу, можно заставить его скользить по поверхности роговой, радужной оболочки и той части хрусталика, которая расположена в просвете зрачка.
Поскольку одной из самых рельефных оболочек глаза является радужная , в практической работе чаще всего следует пользоваться именно для ее осмотра. Луч света, скользящий по передней поверхности радужной оболочки, освещает все ее выступающие части и оставляет затемненными углубления. Поэтому при помощи этого вида освещения хорошо выявляются мельчайшие изменения рельефа радужной оболочки, например сглаживание его при атрофии ткани.
Исследование со скользящим лучом целесообразно применять в трудных случаях диагностики новообразований радужной оболочки , особенно при дифференциальной диагностике между новообразованием и пигментным пятном. Плотное опухолевое образование обычно задерживает скользящий луч. Поверхность опухоли, обращенная к падающему лучу, бывает ярко освещена, противоположная - затемнена. Задерживающая скользящий луч опухоль отбрасывает от себя тень, что резко подчеркивает ее выстояние над окружающей неизмененной тканью радужной оболочки.
При пигментном пятне (невус) указанных явлений контраста в освещении исследуемой ткани не наблюдается, что свидетельствует об отсутствии его выстояния.
Метод скользящего луча позволяет также выявить мелкие неровности на поверхности передней капсулы хрусталика . Это имеет значение при диагностике отщепления зонулярной пластинки.
Скользящий луч может быть применен и для осмотра рельефа поверхности старческого ядра хрусталика , на котором с возрастом формируются выступающие бородавчатые уплотнения.
При скольжении пучка света по поверхности ядра эти изменения обычно легко обнаруживаются.
7. Метод зеркального поля (исследование в отсвечивающих зонах) - наиболее трудный вид освещения, применяемый при биомикроскопии; доступен лишь для окулистов, уже владеющих методикой основных способов освещения. Он применяется для осмотра и изучения зон раздела оптических сред глаза.
При прохождении фокусированного пучка света через зоны раздела оптических сред происходит большее или меньшее отражение лучей. При этом каждая отражающая зона превращается в своеобразное зеркало, дает световой рефлекс. Такими отражающими зеркалами являются поверхности роговой оболочки и хрусталика.
Согласно закону оптики , при падении луча света на сферическое зеркало угол его падения равен углу отражения и оба они лежат в одной плоскости. Это правильное отражение света. Зону, где происходит правильное отражение света, видеть довольно трудно, так как она ярко блестит, ослепляет исследователя. Чем глаже поверхность, тем ярче выражен ее световой рефлекс.
При нарушении гладкости зеркальной поверхности (отражающей зоны), когда на ней появляются углубления и выступы, падающие лучи отражаются неправильно, становятся диффузными. Это - неправильное отражение света . Неправильно отраженные лучи воспринимаются исследователем легче отраженных правильно. Становится лучше видимой сама отражающая поверхность, углубления и выступы на ней выявляются в виде темных участков.
Чтобы увидеть лучи, отраженные от зеркальной поверхности, и воспринять все мельчайшие ее неровности, наблюдатель должен поместить свой глаз на пути отраженных лучей . Поэтому при исследовании в зеркальном поле ось микроскопа направляют не на фокус света, идущего от осветителя щелевой лампы, как это делается при осмотре в прямом фокальном освещении, а на отраженный луч (рис. 13).

Pиc. 13. Исследование в зеркальном поле.
Это не совсем легко, поскольку при исследовании в области отражения нужно уловить в микроскоп не широкий пучок дивергирующих лучей, как при других видах освещения, а очень узкий, имеющий определенное направление пучок спета.
При первых упражнениях, чтобы легче увидеть отраженные лучи, следует расположить осветитель и микроскоп под прямым углом . Зрительная ось глаза должна делить этот угол пополам. На роговую оболочку, сделав щель более или менее широкой, направляют фокусированный свет. Он должен падать приблизительно под углом 45° к зрительной оси глаза. Этот луч виден хорошо.
Чтобы увидеть отраженный луч (он будет отражаться тоже под углом 45°), нужно вначале получить его на экране. Для этого по ходу отраженного луча помещают лист белой бумаги. Получив отраженный луч, экран убирают и в том же направлении устанавливают ось микроскопа. При этом под микроскопом становятся видимыми зеркальные воля роговицы- яркие, блестящие, очень небольшие по размерам участки.
Для облегчения исследования с целью уменьшения яркости отсвечивающих зон рекомендуется пользоваться более узкой осветительной щелью .
Техническая трудность исследования в отсвечивающих зонах вознаграждается теми большими возможностями, которые данный вид освещения предоставляет для диагностики глазных заболеваний. При исследовании в зеркальном поле передней поверхности роговой оболочки видна очень сильно слепящая область отражения . Столь сильное отражение лучей связано с большой разницей показателей преломления роговой оболочки и воздуха. В отсвечивающей зоне выявляются мельчайшие неровности эпителия, его отек, а также находящиеся в слезе частицы пыли и слизь. Рефлекс от задней поверхности роговой оболочки слабее, так как эта поверхность имеет меньший радиус кривизны по сравнению с передней. Он имеет золотисто-желтоватый оттенок, мечiet" блестящ. Это может быть объяснено тем, что часть лучей, отраженных от задней поверхности роговой” оболочки, при возвращении их вo внешнюю среду поглощается собственной тканью роговой оболочки и отражается обратно ее передней поверхностью.
Метод зеркального поля позволяет выявить на задней поверхности роговой оболочки мозаичную структуру пласта эндотелиальных клеток . При патологических состояниях в зоне рефлекса можно видеть складки десцеметовой оболочки, ее бородавчатые утолщения, отек эндотелиальных клеток, разного рода отложения на эндотелии. В тех случаях, когда трудно отличить в зоне рефлекса переднюю поверхность роговой оболочки от задней, можно рекомендовать использовать больший угол биомикроскопии. При этом зеркальные поверхности разъединятся, отдалятся одна от другой.
Зеркальные зоны от поверхностей хрусталика получить значительно легче. Передняя поверхность по своим размерам больше задней. Последняя в зеркальном поле видна значительно лучше, так как меньше рефлектирует. Поэтому при освоении методики исследования в отсвечивающих зонах надо начинать свои упражнения с получения зеркального поля на задней поверхности хрусталика . При осмотре отражающих зон хрусталика хорошо видны неровности его капсулы, так называемая шагрень, обусловленная своеобразным расположением хрусталиковых волокон и наличием под передней капсулой слоя эпителиальных клеток. При осмотре о зеркальном поле зоны раздела хрусталика выявляются нечетко, что связано с недостаточно резким отграничением их одна от другой и сравнительно небольшой разницей в коэффициенте преломления.
8. Люминесцентное освещение внедрено в отечественную офтальмологию 3. Т. Лариной в 1962 г. Автор пользовался люминесцентным освещением, осматривая в то же время пораженные ткани глаза через бинокулярный микроскоп щелевой лампы. Применяют этот вид освещения с целью прижизненной дифференциальной диагностики опухолей переднего отрезка глазного яблока и придатков глаза.
Люминесценция - особый вид свечения объекта при освещении его ультрафиолетовыми лучами. Свечение может возникать вследствие наличия в ткани свойственных ей флюоресцирующих веществ (так называемая первичная люминесценция) либо может быть вызвано введением в организм больного флюоресцирующих красок (вторичная люминесценция). С этой целью применяют 2% раствор флюоресцеина, 10 мл которого предлагают выпить больному перед исследованием.
Для исследования в люминесцентном освещении можно пользоваться ртутно-кварцевой лампой ПРК-4 с увиолевым фильтром, пропускающим ультрафиолетовые и задерживающим тепловые лучи. Для концентрации ультрафиолетовых лучей на опухолевой ткани может быть использована кварцевая лупа.
Во время осмотра ртутно-кварцевую лампу располагают с височной стороны исследуемого глаза. Микроскоп располагают прямо перед исследуемым глазом.
Возникающая при ультрафиолетовом облучении первичная люминесценция ткани позволяет определить истинные границы опухоли . Они выявляются более четко и в ряде случаев оказываются шире, чем при исследовании щелевой лампой с обычным освещением. Окраска пигментных опухолей при первичной люминесценции изменяется, причем в ряде случаев она становится более насыщенной. По наблюдениям 3. Т. Лариной, чем сильнее изменяется цвет опухоли, тем злокачественнее она оказывается. О степени злокачественности опухоли можно также судить по быстроте появления в ее ткани выпитого больным раствора флюоресцеина , наличие которого легко обнаруживается по возникновению вторичной люминесценции.
Статья из книги: .
Биомикроскопия глаза – это диагностический способ осмотра тканей и оптических сред глазного яблока методом создания резкого контраста между неосвещенным и освещенным участком. Исследование выполняется при помощи специального прибора – щелевой лампы.
Благодаря биомикроскопии офтальмолог может оценивать состояние роговицы, сетчатки, переднего отдела стекловидного тела, хрусталика и диска зрительного нерва. Кроме этого, такое исследование может применяться для выявления инородных тел в глазном яблоке после травм.
В этой статье мы ознакомим вас с сутью этого метода обследования и его разновидностями, показаниями, противопоказаниями и методикой проведения биомикроскопии глаза. Эта информация поможет составить представление об этой диагностической процедуре, и вы сможете задать лечащему врачу возникающие вопросы.
Суть методики
Так выглядит щелевая лампа для проведения биомикроскопии глаза.Биомикроскопия глаза проводится при помощи щелевой лампы. В состав такого аппарата входит осветительное устройство (лампочка 6 В, 25 Вт), бинокулярный стереоскопический микроскоп и линза. Для создания осветительных щелей (вертикальных или горизонтальных) в приборе на пути осветительного пучка установлена щелевая диафрагма. Корпус бинокулярного стереоскопического микроскопа вмещает в себе оптическую систему, позволяющую увеличивать изображение в 5, 10, 18, 35 или 60 раз. Над микроскопом установлена специальная рассеивающая линза (60 диоптрий), которая позволяет рассматривать глазное дно. Исследование структур глаза выполняется в темной комнате – таким образом создается значительный контраст между освещенными лампой и затемненными участками глазного яблока.
При фокусировке света на роговице на ее оптическом срезе врач может рассмотреть заднюю и переднюю поверхность исследуемого участка и его вещество. Если в роговой оболочке обнаруживается помутнение или воспалительный фокус, то специалист может определить глубину, локализацию и степень распространенности патологического очага. Таким же образом врач может обнаруживать инородные тела.
После фокусировки света на хрусталике специалист видит его оптический срез в виде прозрачного двояковыпуклого тела. В нем определяются зоны раздела (овальные полосы). При оценке состояния хрусталика врач может выявлять его помутнение (признак начинающейся катаракты).
При фокусировке света на глазном дне изучается состояние сетчатки и диска глазного нерва. Таким образом могут выявляться признаки застойного соска, разрывы в центральной части сетчатки и невриты зрительного нерва.
При изучении стекловидного тела врач может выявлять признаки воспалительных и дистрофических процессов в виде фибриллярных структур. Кроме этого, во время исследования проводится осмотр конъюнктивы и радужной оболочки.
Цели проведения исследования
При помощи биомикроскопии глаза врач может оценить:
- состояние век и конъюнктивы;
- состояние роговицы: ее толщину, структуру, характер и область расположения выявленных патологических изменений;
- состояние находящейся в передней камере глаза (между радужной и роговой оболочкой) жидкости;
- параметры глубины передней камеры;
- состояние радужной оболочки;
- состояние хрусталика;
- состояние передней части стекловидного тела: его прозрачность, помутнения, наличие крови или отложений.
Разновидности
Для выполнения биомикроскопии глаза могут применяться различные варианты освещения:
- прямой фокусированный свет – для оценки прозрачности оптических сред и выявления зон помутнения;
- отраженный свет – для выявления инородных тел или обнаружения отеков;
- непрямой фокусированный свет – для более детального рассмотрения различных выявленных изменений;
- непрямое диафаноскопическое просвечивание – для определения точной локализации патологических изменений.
Показания
 Этот метод исследования не имеет возрастных ограничений.
Этот метод исследования не имеет возрастных ограничений. Биомикроскопия глаза может применяться для диагностики следующих патологий:
- заболевания конъюнктивы различного происхождения (кисты или опухоли, вызванные или воспалительными процессами);
- воспаления, травмы, отеки и опухоли век;
- патологии склер: аномалии строения, кератиты, дистрофия роговицы, склериты и др.;
- воспалительные процессы и аномалии строения радужной оболочки;
- глаукома;
- инородные тела роговицы;
- различные травмы;
- , дающие осложнения на органы зрения.
Кроме этого, биомикроскопия глаза проводится для оценки эффективности лечения, подготовки к хирургическим операциям и анализа результатов уже проведенных вмешательств.
Противопоказания
Биомикроскопия глаза практически не имеет противопоказаний. Такое исследование не может выполняться только в следующих случаях:
- тяжелые формы психических заболеваний;
- алкогольное или наркотическое опьянение.
Как проводится исследование
Биомикроскопия глаза может выполняться в условиях специального оборудованного кабинета врача-офтальмолога. Подготовка больного для такого исследования не требуется.
В зависимости от цели обследования пациенту могут проводиться следующие процедуры:
- При необходимости изучения состояния хрусталика или стекловидного тела. За 15 минут до процедуры для максимального расширения зрачка проводится закапывание глаз раствором Тропикамида (взрослым – 1%, детям до 6 лет – 0,5% раствор).
- При осмотре роговицы. В обследуемый глаз закапывается раствор красителя флюоресцеина. После этого краситель смывают каплями и проводят осмотр. При нарушении целостности роговицы на участках ее повреждения выявляются остатки раствора красящего вещества.
- При необходимости удаления инородного тела. Для выполнения хирургического вмешательства перед исследованием в глаз закапывается раствор местного анестетика (Лидокаина). Перед проведением таких операций врач должен убедиться в отсутствии аллергической реакции к применяемому препарату.
Процедура биомикроскопии глаза выполняется в следующей последовательности:
- Пациент садится напротив врача и устанавливает свой подбородок на специальную подставку, а лоб прислоняет к специальной планке. Во время исследования он должен соблюдать неподвижность и стараться моргать как можно реже. Если обследование проводится для ребенка до 3 лет, то выполнение процедуры рекомендуется в состоянии глубокого сна или в горизонтальном положении.
- Специалист настраивает щелевую лампу и выполняет осмотр необходимых структур глаза. Для каждого отдела глазного яблока применяется необходимый вариант освещения.
Длительность выполнения биомикроскопии глаза составляет около 10 минут.
К какому врачу обратиться
Биомикроскопия глаза может назначаться врачом-офтальмологом при различных заболеваниях глаз, для удаления инородного тела или оценки эффективности лечения. При необходимости доктор может порекомендовать проведение других диагностических процедур:
- измерение внутриглазного давления;
- офтальмоскопия;
- гониоскопия;
- ОКТ (оптическая когерентная томография) и др.
Биомикроскопия глаза – это простой, доступный и неинвазивный метод исследования, позволяющий диагностировать многие офтальмологические патологии. Благодаря этой методике врач может детально изучать состояние роговицы, хрусталика, сетчатки, зрительного нерва, стекловидного тела, век, конъюнктивы и радужной оболочки. Кроме этого, данный способ диагностики помогает офтальмологам удалять инородные тела из роговой оболочки. Исследование занимает не более 10 минут и не требует специальной подготовки пациента.
Врач-офтальмолог Яковлева Ю. В. рассказывает о биомикроскопии глаза:
Биомикроскопия щелевой лампой - как проводят:
26-07-2012, 20:39
Описание
Методика исследования
Не представляет каких-либо затруднении, поскольку основные отделы конъюнктивы хорошо доступны осмотру в щелевую лампу. В ряде случаев при исследовании конъюнктивы век необходим помощник, роль которого заключается в выворачивании и удерживании век.
При биомикроскопии конъюнктивы век часто приходится особенно внимательно осматривать переходные складки . При выворачивании верхнего века верхняя переходная складка выступает вперед недостаточно и вследствие этого не может быть осмотрена с должной тщательностью. Для облегчения исследования переходных складок В. П. Филатов в 1923 г. предложил вводить под конъюнктиву 2 мл 0,5% раствора новокаина. Переходная складка выпячивается вперед. Новокаин расправляет складчатость конъюнктивы, что делает ткань более доступной осмотру. На растянутой конъюнктиве лучше видны фолликулы, сосочки и рубцы, развивающиеся при трахоме.
При биомикроскопии конъюнктивы могут быть использованы почти все варианты освещения . Общий обзор конъюнктивы обычно производится при диффузном освещении под малыми увеличениями микроскопа. Исследование в оптическом срезе с узкой щелью целесообразно при наличии отечной конъюнктивы, фолликулярных образований, конъюнктивальных кист.
Силуэты мейбомиевых желез, рубцовые изменения конъюнктивы можно выявить при исследовании методом непрямого освещения.
- Диафаноскопическое освещение помогает при дифференциальной диагностике между просвечивающими фолликулами и непрозрачными сосочковыми образованиями.
- Конъюнктива глазного яблока является прозрачной, просвечивающей тканью, поэтому ее можно исследовать в проходящем свете. Лучи света, проникающие свободно через конъюнктиву, падают на лежащую под ней склеру. Образуется сильно освещенный экран, на фоне которого хорошо видны многочисленные сосуды конъюнктивы, кистовидные образования.
- Для изучения состояния сосудистой сети конъюнктивы можно использовать исследование в бескрасном свете (зеленый фильтр). Сосуды при этом выступают более отчетливо в виде темных разветвлений на голубой а то-зеленом фоне.
- Исследование скользящим лучом позволяет выявить разного рода неровности на поверхности конъюнктивальной ткани.
- При использовании метода зеркального поля проминирующие образования конъюнктивы дают хорошо видимый своеобразный интенсивный блестящий рефлекс.
Конъюнктива в норме
Неизмененная конъюнктива век при исследовании со щелевой лампой имеет гладкую блестящую поверхность без складок и утолщений и представляется полупрозрачной, что позволяет видеть ее аденоидный слой. Обращает на себя внимание богатая васкуляризацния конъюнктивы. Сосуды конъюнктивы век отличаются правильным вертикальным расположением основных крупных ветвей. В диффузном свете видны перфорирующие веточки сосудов, возникающие из артериальных дуг, расположенных в толще верхнего и нижнего век, задние конъюнктивальные сосуды. На верхнем веке можно выделить три зоны этих сосудов (рис. 14).
Рис. 14. Зоны задних конъюнктивальных сосудов верхнего века. 1-первая зона; 2-вторая зона; 3-третья зона .
Первая зона представлена 8- 10 довольно короткими сосудистыми стволами, возникающими из краевой артериальной дуги верхнего века и появляющимися на конъюнктиве в 2 мм от свободного края века. Вторая сосудистая зона состоит из меньшего числа более длинных по протяжению перфорирующих ветвей, происходящих из периферической артериальной дуги верхнего века и появляющихся на конъюнктиве соответственно верхнему краю хряща. Обе сосудистые зоны в нижней трети конъюнктивы верхнего века анастомозируют между собой, формируя а этом месте третью зону соединяющихся и переплетающихся сосудистых ветвей.
На нижнем веке периферическая артериальная дуга часто отсутствует , и при осмотре конъюнктивы видна лишь одна зона задних конъюнктивальных сосудов, происходящая из краевой артериальной дуги века. От основных артериальных стволов отходит множество мелких ветвей, образующих более поверхностное сосудистое сплетение.
Конъюнктива склеры прозрачна и ее распознают в основном по имеющимся сосудам. При биомикроскопии в ней можно различить две системы сосудов (рис. 15).

Рис. 15. Сосуды конъюнктивы глазного яблока (оптический срез).
Одна из них, более поверхностная, подэпителиальная, состоит из задних конъюнктивальных сосудов, переходящих с конъюнктивы века и анастомозирующих в окружности лимба с передними конъюнктивальными сосудами. Эти сосуды лежат в поверхностных отделах оптического среза конъюнктивы. Другая система сосудов расположена более глубоко, относится к категории эписклеральных. Указанные сосудистые системы отличаются не только по глубине расположения, но и по окраске сосудистых стволов, их калибру, возможности смещения вместе с конъюнктивой глазного яблока при мигательных движениях век.
Поверхностные сосуды конъюнктивы имеют ярко-красный цвет, довольно тонки и ветвисты, легко смещаются вместе с конъюнктивой при скольжении ее по поверхности глазного яблока.
В большинстве этих сосудов обычно виден зернистый ток крови - явление физиологическое. Отличить артерию от вены по направлению кровотока не всегда возможно, так как оно временами изменяется. В некоторых случаях, особенно при расширении сосудов, наблюдаются колебательные движения кровяного столба в ту и другую сторону и полная остановка кровотока - явление стаза. При закапывании сосудосуживающих средств, в частности адреналина, зернистый кри»о-ток восстанавливается.
Более глубоко расположенные сосуды отличаются более насыщенной окраской, большим калибром. При смещении конъюнктивы они не изменяют своего расположения. Отличить эписклеральную артерию от вены часто довольно трудно, так как разница в их окраске малозаметна, а направление кровотока определить почти невозможно вследствие значительной ширины сосудов.
В области лимба конъюнктива незаметно переходит в прозрачную ткань роговой оболочки. У многих при биомикроскопии, особенно в области верхнего и нижнего лимба, можно видеть этот переход в виде своеобразных радиальных полос беловатого цвета: между этими полосами - тяжами конъюнктивы-хорошо видны прозрачные участки ткани роговой оболочки. Чередование прозрачных и непрозрачных зон придаст лимбу характерную исчерченность. Это так называемая зона палисадов (рис. 16).

Рис. 16. Зона палисадов.
Иногда о этой зоне откладывается пигмент, благодаря чему радиальная исчерченность выступает более четко.
В области лимба при биомикроскопии видна очень богатая, своеобразной архитектоники сеть сосудов, являющихся в основном ветвями передних конъюнктивальных артерий и вен. Здесь также можно выделить три зоны сосудов (рис. 17).

Рис. 17. Сосуды лимба.
- Первая, наиболее периферично расположенная зона палисадов характеризуется наличием параллельно идущих, неанастомозирующих сосудистых ветвей, расположенных о соответствующих радиальных углублениях лимба. Протяженность ее 1 мм.
- Далее по направлению к роговой оболочке следует вторая, средняя зона, отличающаяся большим количеством анастомозирующих между собой сосудов. Протяженность ее 0,5 мм.
- Третья - зона конечных капилляров- занимает пространство, равное 0,2 мм.
В норме, как бы широк ни был лимб, конечные капилляры не внедряются в прозрачную ткань роговой оболочки . На один из них не заканчивается свободно. На верхушке каждой сосудистой петли (конечного капилляра) направление кровотока изменяется, становится обратным, сам сосуд расширяется. Это есть начало венозного колена капилляра.
Биомикроскопия сосудов лимба играет большую роль в ранней диагностике трахомы.
При осмотре лимбальной и перилимбальной области можно видеть сосуды, содержащие очень светлую (разжиженную) кровь, а иногда бесцветную жидкость. Это водяные вены , описанные в 1912 г. Ascher. Гистологически найдено, что они отходят от склеральной стенки шлеммова канала, прободают в косом направлении склеру и появляются на ее наружной поверхности в Окружности лимба.
Водяные вены видны у каждого третьего-четвертого пациента, преимущественно в области глазной щели, несколько выше или ниже горизонтального меридиана глаза. Количество видимых вен индивидуально различно. Если не всегда сразу удается заметить вену, то обычно хорошо бывает виден воспринимающий ее конъюнктивальный или эписклеральный сосуд. В некоторых из этих сосудов удается видеть две фракции жидкости, различные по цвету (кровь и прозрачная водянистая влага). Сосуд в этих случаях представляется двухслойным , а иногда и трехслойным (рис. 18).

Рис. 18. Водяная вена.
При исчезновении между этими слоями эндотелиальных перегородок жидкости слипаются в один общий ток и сосуд (вена) принимает светло-розовую, а потом нормальную, свойственную ему красную окраску. Если проследить ход такого сосуда к лимбу, то можно увидеть водяную вену.
При длительном наблюдении за местом впадения водяной вены в воспринимающий сосуд З. А. Каминская (1950) видела явление, названное ею феноменом поршня . Время от времени, чаще синхронно с пульсом, в водяную вену приливает небольшой столбик крови и затем отливает обратно. Это явление напоминает насос, который как бы откачивает из водяной вены находящуюся в ней внутриглазную жидкость. По мнению З. Л. Каминской, феномен поршня играет определенную роль в механизме отведения внутриглазной жидкости по переднему пути оттока.
При биомикроскопии конъюнктивы, особенно при глаукоме, следует уделять внимание передним цилиарным сосудам , связанным с эмиссариями склеры. Они видны на некотором расстоянии от лимба. Артерии входят в глаз, вены из него выходят.
Отличить артерию от вены трудно даже при помощи щелевой лампы. Артерия обычно извита сильнее, чем вена, и имеет меньше боковых ветвей. Для более точного дифференцирования артерии от вены нужно еда нить сосуд (после закапывания анестезирующих средств) ребром стеклянной палочки. Если расширяется и переполняется кровью центральный отрезок сосуда, то это вена, если периферический отрезок, то сосуд является артерией.
С возрастом конъюнктива подвергается изменениям . У пожилых людей наблюдается истончение оптического среза конъюнктивы, понижение прозрачности ткани, которая приобретает желтоватый оттенок. В области глазной щели в конъюнктиве глазного яблока нередко наблюдаются жировые и гиалиновые отложения. Конъюнктивальные и эписклеральные сосуды уплотняются, становятся извитыми. При исследовании в оптическом срезе видно, что они приподнимают над собой ткань конъюнктивы, выдаваясь над ее поверхностью. Нередко происходит варикозное расширение сосудов с образованием петехий.
Патологические изменения конъюнктивы
Заболевания конъюнктивы занимают среди прочих видов глазной патологии одно из ведущих мест, составляя, по данным разных авторов, от 30 до 47% от общего числа глазных заболевании.
Воспалительные заболевания
Конъюнктива широко контактирует с внешней средой и поэтому наиболее подвержена воспалительным заболеваниям, связанным с внедрением экзогенной инфекции.
Трахома
Трахома - хроническое инфекционное пролиферативное воспаление конъюнктивы, характеризующееся гипертрофией ткани с развитием в ней фолликулов и сосочков и заканчивающееся рубцеванием.
Трахома относится к группе тех заболеваний, при которых биомикроскопия является ведущим методом исследования на протяжении всего клинического течения процесса. Микроскопия необходима для ранней диагностики трахомы, определения ее стадии, наблюдения за динамикой заболевания под влиянием тон или иной терапии, что позволяет определить, когда надо усилить, ослабить или изменить проводимое лечение. Большая роль принадлежит биомикроскопии при определении излеченности больного. Динамическое наблюдение за больными трахомой показывает, что в большинстве случаев лишь биомикроскопическое исследование позволяет установить истинное выздоровление больного, полную ликвидацию трахоматозного процесса.
Клинические проявления трахомы разнообразны - от ярко выраженных до едва уловимых изменений в области конъюнктивы и лимба. Существуют стертые и легкие формы трахомы. В последнем случае биомикроскопическое исследование чрезвычайно важно из соображений эпидемиологического характера.
При исследовании больного невооруженным глазом в раннем, начальном периоде трахомы конъюнктива в ряде случаев может показаться почти неизмененной. Внимание исследователя привлекают лишь красные точки на конъюнктиве хряща .
- При биомикроскопии эти точки представляются расширенными новообразованными капиллярами, отходящими от основных сосудистых стволов конъюнктивыи их ветвей в направлении, перпендикулярном конъюнктивальной поверхности. С развитием процесса каждый из этих сосудов начинает ветвиться, образуя капиллярные дужки (сосудистые букеты), располагающиеся параллельно поверхности соединительной оболочки.
- При исследовании в оптическом срезе видно, что сосуды лежат под эпителием в аденоидной ткани конъюнктивы. В окружности каждого сосудистого стволика формируется сосочек конъюнктивы. Групповые скопления гипертрофированных сосочков чаще видны на конъюнктиве хряща верхнего века, преимущественно в области углов век. где в связи с этим возникает своеобразная картина мозаики.
Однако ранняя биомикроскопическая диагностика трахомы, основанная лишь на констатации увеличения количества и гипертрофии сосочковых образований конъюнктивы, может быть ошибочной. Сосочковая гипертрофия наблюдается и при целом ряде банальных хронических конъюнктивитов с доброкачественным течением и благоприятным исходом.
Динамическое наблюдение за больными трахомой уже вскоре после обнаружения гипертрофии и увеличения числа сосочков, а иногда и параллельно с ними позволяет выявить наличие фолликулов . Они появляются на конъюнктиве переходной складки, а потом и хряща, располагаясь в диффузно инфильтрированной ткани между сосочками, как бы раздвигая и отдавливая их в стороны (рис. 19).

Рис. 19. Трахома I стадии. Изменения конъюнктивы века.
Фолликулы в отличие от сосочков развиваются не только в конъюнктиве век, но и на слезном мясце и полулунной складке.
Начальные фолликулы имеют вид серых, мало выступающих над поверхностью конъюнктивы, нерезко контурированных образований, расположенных преимуществен но в местах бифуркации сосудов; собственных сосудов они еще не имеют. По мере роста и созревания каждого фолликула к нему из окружающей ткани направляются новообразованные сосуды, которые оплетают его наподобие сетки, давая в то же время ветви, проникающие в глубину его ткани.
В ряде случаев отличить сосочки от фолликулов нелегко . Неопытный исследователь может принять сосочки за фолликулы и наоборот. С целью правильного их распознававши при осмотре со щелевой лампой и правильной трактовки процесса рекомендуется перед исследованием осушить поверхность конъюнктивы при помощи влажного стерильного тампона, убрав при этом имеющийся налет слизи и слезу. При дифференцировании сосочка от фолликула учитывают внешний вид образования, его размеры, форму, цвет, степень прозрачности, характер васкуляризации.
Сосочек конъюнктивы имеет меньшие по сравнению с фолликулом размеры, полигональную форму, более насыщенный красный цвет. Ткань его лишь относительно прозрачна. Типичен характер васкуляризации сосочка. Питающий сосуд расположен внутри него (в центре или слегка эксцентрично, рис. 20),
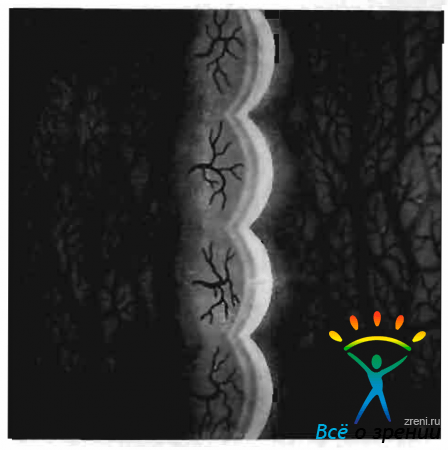
Рис. 20. Трахома I стадии. Сосочки конъюнктивы века (оптический срез).
к появление сосуда, как правило, предшествует формированию сосочка.
Трахоматозный фолликул больше сосочка в 4-6 раз, имеет шаровидную форму, серо-желтый цвет. Ткань его более прозрачна, чем ткань сосочка. Фолликул имеет резко отличный от сосочка тип васкуляризации. Сосуды расположены в основном на поверхности фолликула (рис. 21)

Рис. 21. Трахома I стадии. Фолликулы конъюнктивы века (оптический срез).
и развиваются позже, чем сам фолликул.
В I сталии трахомы , помимо фолликулов и сосочков, биомикроскопическое исследование выявляет изменение эпителия и диффузную клеточную инфильтрацию аденоидной подэпителиальной ткани. Слои эпителия утолщен, менее прозрачен, чем в норме. Аденоидная ткань отечна, рыхла, зерниста, что делает оптический срез конъюнктивы значительно более толстым и менее прозрачным. В сосудах конъюнктивы застой крови с наличием мелких кровоизлияний в окружности. Нарушается правильность хода сосудов, между ними появляются многочисленные анастомозы.
Во II стадии трахомы многие сосочки претерпевают обратное развитие, Лишь при сосочковой форме трахомы видна хорошо развитая мозаика сосочков на всей конъюнктиве хряща. Происходит увеличение числа фолликулов, но наряду с этим некоторые из них подвергаются колликвационному некрозу в центре. Такие фолликулы приобретают матово-серый цвет, нечеткие границы, часто вскрываются. Начинается процесс рубцевания.
Выявлению начальных, даже скрытых, глубоко расположенных рубцов помогает максимальное сужение осветительной щели и максимальная яркость светового пучка при биомикроскопии. Рубцы, возникающие на месте фолликулов, имеют вид очень нежных белых линий, располагающихся между сосочками. Их надо отличать от меж сосочковых щелей, выполненных обычно слизью и лейкоцитами.
В окружности рубцов имеется значительное количество новообразованных сосудов (рис. 22).

Рис. 22. Рубцы конъюнктивы века при трахоме.
В III стадии трахома характеризуется прогрессирующим рубцеванием, приводящим к соединительнотканному замещению пораженной конъюнктивы. При биомикроскопии среди гладких, блестящих, хорошо выраженных рубцов видны островки инфильтрации и гипертрофированных сосочков.
При трахоме IV стадии обнаруживаются рубцовые тяжи серебристого вида, располагающиеся главным образом в местах более богатой васкуляризации конъюнктивы. Выраженное рубцевание конъюнктивальной ткани отмечается в области sulcus subtarsalis, т. е. там. где возникают основные стволы задних конъюнктивальных сосудов, а также в области анастомозов между отдельными сосудистыми ветвями. Рубцы обычно располагаются вдоль сосудов или пересекают их под углом. В последнем случае на фоне сосудистых стволов рубцы выделяются более рельефно.
В исходе нелеченой или плохо леченной трахомы рубцовая ткань полностью замешает все фолликулы, сосочки и приводит к облитерации сосудов. Оптический срез конъюнктивы в зоне сформировавшегося рубца в этих случаях получить невозможно.
В исходе успешно леченной трахомы тоже развиваются рубцы, однако они нежны, полупрозрачны, не стягивают конъюнктивальную ткань, не приводят к закрытию выводных протоков желез конъюнктивы. На фоне таких рубцов срез конъюнктивы представляется почти нормальным. Рубцы можно заметить лишь по нежным серебристым прослойкам более плотной ткани, видимым на различной глубине оптического среза.
Биомикроскопическими исследованиями доказано, что при трахоме параллельно с изменениями в конъюнктиве, а иногда и предшествуя им развиваются изменения в лимбе . Возникает поверхностный, диффузный сосудистый кератит, или паннус.
Позволило прийти к правильному пониманию трахоматозного процесса роговицы и расценить его не как осложнение, а как один из компонентов иногда раннего клинического проявления трахомы. Доказано, что в отдельных случаях роговая оболочка может явиться местом первичной локализации трахоматозного вируса.
По наблюдению ряда авторов (Л. С. Слуцкин, 1940; Н. Н. Нурмамедов, 1960), поражение роговой оболочки при трахоматозном процессе при исследовании щелевой лампой наблюдается у 95-100% больных. При исследовании обычными способами невооруженным глазом паннус выявляется лишь у 7-10% больных (В. В. Чирковский, 1953).
При осмотре с помощью щелевой лампы видно, что уже в ранней стадии трахомы понижается прозрачность верхнего лимба, исчезает свойственная ему радиальная исчерченность. Лимб приобретает сероватый оттенок и слегка выступает над. поверхностью роговой оболочки, его граница становится неровной. Сосуды лимба обычно переполнены кровью и видны до самых мелких ветвей.
Вскоре при исследовании в проходящем свете в области верхнего лимба удается заметить очень нежное облачковидное помутнение роговой оболочки , состоящее из массы серых точек и тонких нитей. В оптическом срезе ткань роговицы в этой зоне представляется опалесцирующей, помутнения располагаются в подэпителиальной зоне. Увеличивается количество лимбальных сосудов, от которых отходят капилляры, проникающие в ткань роговицы вдоль сероватых нитей-инфильтратов. Указанные сосуды так же, как и инфильтраты, лежат очень поверхностно (рис. 23).

Pис. 23. Трахоматозный паннус (оптический срез)
Сосуды паннуса состоят в основном из извилистых, густо ветвящихся вен; артерия имеют более прямолинейный ход и располагаются глубже.
Несколько позднее в зоне лимба можно видеть мелкие, округлые, сероватые студенистые островки - фолликулы . Они так же, как и фолликулы конъюнктивы, проделывают весь цикл своего развития; в ряде случаев они имеют абортивное развитие. Часто слившиеся вместе фолликулы образуют зону выраженной инфильтрации, видимой невооруженным глазом. В исходе на месте фолликулов остаются маленькие рубцовые вдавления, покрытые эпителием. Эти вдавления - фасетки , известные также под названием «глазков», - возникают в результате дегенерации и распада трахоматозных фолликулов.
При злокачественном течении паннуса, его изъязвлении инфильтрация и сосуды проникают в глубжележащие слои роговой оболочки. В таких случаях они видны в средних и глубоких частях оптического среза. При этом могут также развиваться изменения вторичного характера- отложение в пораженной роговой оболочке кальция, липоидов . В исходе трахоматозного паннуса остается более или менее интенсивное, с сухожильным оттенком помутнение роговой оболочки. Пронизанное сосудами.
При постановке диагнозе трахомы надо учитывать возможность смешения данного заболевания с другими воспалительными поражениями конъюнктивы.
При дифференциальной диагностике трахомы с фолликулярным конъюнктивитом следует учитывать, что при фолликулярном конъюнктивите отсутствуют диффузная инфильтрация подэпителиальной ткани и гипертрофированные сосочки . При исследовании щелевой лампой фолликулы представляются мелкими, прозрачными, не имеющими развитой сети капилляров (рис. 24).

Рис. 24. Фолликулярный конъюнктивит.
При фолликулярном конъюнктивите так же, как и при острых конъюнктивитах другого происхождения, может наблюдаться утолщение лимба, расширение конечных капилляров и незначительное удлинение отдельных капиллярных петель. Однако эти изменения вскоре исчезают, Биомикроскопическое исследование не обнаруживает в ткани роговицы ни новообразованных сосудов, ни инфильтрации. Паннуса при фолликулярном конъюнктивите не бывает; не бывает рубцевания конъюнктивы в исходе заболевания. По ликвидации процесса ткань конъюнктивы представляется совершенно неизмененной.
При дифференциальной диагностике трахомы с весенним катаром принимается во внимание характерный для последнего бледный, местами молочно-белый цвет конъюнктивы, преимущественная локализация изменений на конъюнктиве хряща верхнего века (тарзальная форма). Летальный осмотр этих изменений методом бномнкроскопии может быть произведен лишь после удаления с их поверхности толстого налета вязкого секрета.
Макроскопически выявляется неровность поверхности конъюнктивы . Это объясняется наличием плотных, бледных, блестящих, как будто отшлифованных, образований. В основе этих разрастаний, как известно, лежит гиалиновая дегенерация субэпителиальной ткани.
Гиалиновые разращения на конъюнктиве при весеннем катаре представляют собой слившиеся, дегенеративно перерожденные сосочки. При исследовании щелевой лампой они имеют вид множественных плоских, многоугольных и овальных, примыкающих друг к другу образований с гладкой поверхностью. Видны сосудистые пучки, отходящие от крупных артериальных стволов и направляющиеся перпендикулярно поверхности конъюнктивы. Из этих пучков возникает более поверхностная сеть сосудов (рис. 25, а).

Рис. 25. Весенний катар. а - тарзальная форма: б - лимбальная форма .
В отличие от сосочков при весеннем катаре сосочки при трахоме меньших размеров, красного цвета, более мутные и не имеют блеска вследствие инфильтрации и десквамации эпителия. Кроме того, сосочки при трахоме никогда не сливаются в одну сплошную массу. Каждый формируется вокруг одного сосудистого стволика и отделен от соседних образований более или менее узкой щелью.
В некоторых случаях приходится дифференцировать трахоматозный паннус с лимбальной формой весеннего катара . При веселием катаре изменения возникают вокруг всего лимба, а не только в верхней его половине, как при трахоме. У лимба образуются маленькие сероватые островки, состоящие из гиалинового стекловидного вещества, слабо просвечивающего при исследовании в прямом фокальном свете. Нередко они сливаются и образуют сплошной валик с бугристой поверхностью, иногда надвигающийся на роговую оболочку (рис. 25, б). Васкуляризация стекловидных образований по сравнению с васкуляризацией при трахоматозном паннусе очень незначительна. Сосуды лимба обычно проходят через них на различной глубине и одиночно оканчиваются на роговице.
При весеннем катаре наблюдается также поражение и более центрально расположенных отделов роговой оболочки. Здесь в самых поверхностных слоях появляются очень мелкие, плоские чешуйчатые наложения серо-белого цвета. При мигании век эти чешуйки могут смываться слезой и на их месте остаются эрозии. Считают, что это невротически перерожденные элементы эпителия роговой оболочки. Излюбленным местом их расположения являются верхняя половина роговой оболочки (под верхним веком) и область глазной щели.
Не следует забывать, что при лимбальной форме весеннего катара конъюнктива хряща часто вовлекается в процесс . Она приобретает молочно-белый оттенок, на фоне которого даже под малым увеличением микроскопа наблюдается типичная мозаика сосочков. В них также отмечается гиалиновое перерождение ткани, что придает сосочкам своеобразный, стекловидный, полупрозрачный вид.
В исходе весеннего катара все симптомы исчезают бесследно ; в отличие от трахомы рубцов не остается. Изменения лимба и роговой оболочки также претерпевают полное обратное развитие. Вследствие этого ретроспективная диагностика весеннего катара со щелевой лампой весьма затруднительна.
Дистрофические изменения
Пингвекула - гиалиновое перерождение конъюнктивы. Имеет вид островка желтого цвета, чаще располагающегося у внутреннего лимба роговой оболочки. Биомикроскопическое исследование в прямом фокальном свете выявляет, что процесс перерождении захватывает глубокие отделы оптического среза конъюнктивы. Стекловидного вила аморфные массы выявляются также и под срезом конъюнктивы. Иногда в ткани пингвекулы видны небольшие полости (рис. 26).

Рис. 26. Пингвекула.
Птеригиум, или крыловидная плева , - довольно часто встречающееся дистрофическое изменение конъюнктивы. При исследовании щелевой лампой особое внимание следует уделять осмотру головки птеригиума, т. е. той его части, которая располагается на роговой оболочке.
В головке птеригиума различают две зоны : сосудистую и бессосудистую (рис. 27).

Рис. 27. Птеригиум.
Последняя находится впереди сосудистой зоны (по направлению к центру роговой оболочки) и состоит из очажков помутнения студенистого вида, отростки которых распространяются и более глубокие отделы стромы роговицы.
Биомикроскопическое исследование позволяет определить, является ли птеригиум стационарным или прогрессирующим, что помогает правильному решению вопроса о сроке и виде оперативного вмешательства. Стационарный птеригиум характеризуется нерезко выраженной, плоской бессосудистой зоной головки, которая незаметно сливается с тканью роговой оболочки. При прогрессирующем птеригиуме бессосудистая зона более выражена, разрыхлена и заметно возвышается над поверхностью роговицы. Перед головкой птеригиума иногда имеются точечные субэпителиальные помутнения.
Дифференциальный диагноз птеригиума с начальной формой эпителиомы Бовена- см. ниже.
Новообразования
Папиллома -доброкачественное фиброэпителиальное образование, чаще всего локализующееся на конъюнктиве век в окружности слезного мясца, реже на конъюнктиве глазного яблока. Опухоль имеет розовый цвет, мягкую консистенцию, рыхло спаяна с подлежащими тканями, часто сидит на ножке.
При биомикроскопии удается выявить, что поверхность новообразования неровная, представляет конгломерат папилломатозных разрастаний мозаичного характера. Своим видом опухоль напоминает тутовую ягоду или цветную капусту (рис. 28).

Рис. 28. Папиллома конъюнктивы.
Ткань папилломы не пропускает света щелевой лампы, что лишает возможности получения при бномнкроскопии оптического среза. Папиллома отличается довольно скуднoй васкуляризацией, в ней отсутствуют клубочковые сосудистые образования, типичные для злокачественных и сосудистых опухолей.
При локализации папилломы у лимба необходимо проводить дифференциальную диагностику с карциномой.
Эпителиома, или карцинома , - злокачественная эпителиальная опухоль конъюнктивы; склонна к активному росту и рецидивам после удаления. Опухоль локализуется, как правило, в окружности лимба. В начальной стадии ее трудно отличить от папилломы, пингвекулы и начинающегося птеригиума.
При биомикроскопической исследовании отличительным признаком эпителиомы является бугристость, дольчатость опухоли. Часто наблюдается изъязвление се поверхности, что определяется по наличию дефекта в оптическом срезе конъюнктивы. Особенно хорошо этот признак выявляется после окраски поверхности эпителиомы раствором флюоресцеина. В дифференциальной диагностике эпителиомы следует придавать большое значение изучению с помощью щелевой лампы характера васкуляризации .
Эпителиома богато васкуляризирована . Каждая долька опухоли снабжена центральным сосудом с массой капиллярных ветвей. Сосуд, проникающий в дольку опухоли, поднимается к ее вершине, а затем спускается обратно (рис. 29).

Рис. 29. Эпителиома конъюнктивы.
Базальные капилляры формируют общую сосудистую сеть, которая своими многочисленными анастомозами питает все дольки опухоли. Такой тип васкуляризации патогномоничен для эпителиомы.
Эпителиома интраэпителиальной локализации , без нарушения базальной мембраны эпителиального пласта, выделяется как отдельная форма предракового дискератоза - эпителиома Бовеиа. Образование имеет вид серовато-белой плоской бляшки, локализующейся, как правило, в окружное)» лимба. При осмотре с помощью щелевой лампы отмечается неровность поверхности новообразования, что выявляется но излому световой щели, значительное количество белых чешуек слущивающегося эпителия (дискератоз). Границы опухоли четкие. При эпителиоме Бовеиа наблюдается выраженная сосудистая реакция со стороны окружающей конъюнктивы
Невус, или родимое пятно , конъюнктивы не относится к категории истинных опухолей. Характеризуется медленным ростом в период развития организма, у взрослых становится стационарным. Однако в некоторых случаях возможно злокачественное перерождение невозной ткани в результате аздражения, травматизации невуса, а иногда и без видимой причины.
Невус чаще всего локализуется на конъюнктиве склеры в области лимба . Он может проявляться а форме пигментной и беспигмеитной, что обусловливает различную окраску невозных пятен -от темно-коричневой до светло-желтой.
Биомикроскопия в прямом фокальном свете и со скользящим лучом выявляет плоское или очень незначительно проминирующее образование на поверхности склеры, с довольно четкими границами (рис. 30).

Рис. 30. Невус конъюнктивы.
Характерна нежная пылевидная пигментация ткани. При узкой щели можно определить глубину расположения пигмента, выяснить, является ли невус эпителиальным или субэпителиальным. При субэпителиальной локализации пигментные островки видны в оптическом срезе под полосой эпителия. Иногда встречается невус с вакуольным перерождением - так называемый naeviis cysticus. В оптическом срезе при такой форме невуса видны многочисленные прозрачные полости - вакуоли, разделенные тонкими перегородками.
В невозной ткани имеются сосуды, но они немногочисленны и не дают густого ветвления.
Тщательная биомикроскопия делает возможным проведение дифференциального диагноза между невусом и начинающейся меланобластомой конъюнктивы . Большая роль в этом принадлежит констатации изменения характера васкуляризации. Обнаружение в невозной ткани новых сосудистых ветвей подозрительно в отношении его злокачественного перерождения. Одновременно с изменением характера васкуляризации или несколько позже отмечается увеличение размеров новообразования, усиленно пигментации ткани, перераспределение пигмента.
Меланобластома конъюнктивы относится к наиболее злокачественным опухолям, имеет склонность к метастазированию. Она. возникает спонтанно или развивается из невуса конъюнктивы. Опухоль локализуется чаше всего около лимба, но наблюдается также в области слезного мясца, полулунной складки конъюнктивы. Меланобластома довольно быстро распространяется, давая дочерние узлы роста.
При биомикроскопии отмечается дольчатое строение опухолевой ткани, ее усиленная пигментация. В отличие от невуса пигмент меланобластомы является более грубым, глыбчатым. При попытке получения оптического среза в области меланобластомы отмечается плотность опухолевой ткани, ее интимное спаяние с подлежащей склерон. Луч света в массу опухоли обычно проникает слабо. Характерным биомикроскопическим признаком меланобластомы является ее пышная васкуляризация, чего не наблюдается при невусе. В центре каждой дольки опухоли виден ветвящийся пучок капиллярных сосудов. Помимо этого, наблюдается богатая сосудистая сеть в глубине новообразования.
Приводим одно из наших клинических наблюдений, где исследование щелевой лампой в значительной степени помогло поставить правильный диагноз.
Больная С., 30 лет. поступила в стационар по поводу новообразования конъюнктивы правого глаза . С детства отмечает на глазном яблоке пигментное пятно, в последние годы оно стало увеличиваться в размерах и выстоять над поверхностью глаза.
При осмотре в верхних отделах лимба обнаружено неравномерно пигментированное образование конъюнктивы эластичной консистенции , округлой формы размером 4X6 мм. Остальные отделы глазного яблока не изменены. Острота зрения 1.0.
При исследовании со щелевой лампой в прямом фокальном освещении хорошо видно, что новообразование имеет бугристую поверхность . Оптического среза ткани получить не удается, что подчеркивает ее плотность. Отмечается выраженная васкуляризация новообразования (большое количество новообразованных сосудистых петель). В ткани опухоли много грубого глыбчатого пигмента (рис. 31, а).

Рис. 31. Меланобластома конъюнктивы. а - биомикроскопическая картина; б - гистологическая картина (окраски гематоксилин-тозином. увеличение 10 X 20).
Диагноз : меланобластома конъюнктивы, развившаяся из невуса. Биомикроскопии в люминесцентном освещении и исследование с радиоактивным фосфором, показавшее высокий уровень накопления Р подтвердили диагноз.
Произведено удаление меланобластомы с предварительной и последовательной диатермокоагуляцией окружающих тканей. При гистологическом исследовании обнаружена меланобластома альвеолярного строения с пышным ростом в центральных отделах. Отмечен клеточный и ядериый атипизи опухолевой ткани (эпителиоидный тип строения) (рис. 31. б).
Изменения при глаукоме
Биомикроскопия конъюнктивы глазного яблока обязательна при комплексном обследовании больного с подозрением на глаукому, а также в процессе динамического наблюдения за больным глаукомой. И в том и в другом случае необходимо обращать внимание на состояние передних цилиарных сосудов (играющих важную роль в оттоке внутриглазной жидкости), особенно находящихся в верхних и нижних отделах глазного яблока. Изменение сосудов, расположенных в пределах глазной щели в часто подвергающихся неблагоприятным воздействиям внешней среды, может дезориентировать наблюдателя. Эти сосуды, особенно у пожилых людей, часто бывают извилистыми, ветви их варикозно расширенными.
При глаукоме наблюдается изменение как передних цилиарных артерии, так и передних цилиарных вен; последние при застойной глаукоме бывают изменены чаще. Особенно пристальное внимание при биомикроскопии следует уделить зоне склеральных отверстий - эмиссариев через которые передние цилиарные артерии входят в глаз, а вены выходят. У больных глаукомой иногда приходится наблюдать своеобразные изменения, получившие название симптома эмиссария.
Существует неполный и полный симптом эмиссария , первый встречается чаще второго. Неполный симптом эмиссария выражается в увеличении размером склерального отверстия в 2-3 раза. При бномнкроскопии оно имеет вид сероватого округлого пятна, в центре которого (в некоторых случаях эксцентрично) находится передний цилиарный сосуд. Иногда рядом с расширенным эмиссарием находятся нежные скопления пигмента, принесенного сюда оттекающей камерной влагой.
При полном симптоме эмиссария над расширенным склеральным отверстием возникает приподнятость, вздутие конъюнктивы (рис. 32),

Рис. 32. Полный симптом эмиссария при глаукоме.
подобное наблюдаемому после фистулизирующих антиглаукоматозных операции. В некоторых случаях такая конъюнктивальная «подушечка» появляется не над самым эмиссарием, а несколько отступя от него. Развитие ее связано с отслоением конъюнктивы от склеры вытекающей через эмиссарий внутриглазной жидкостью. Исследование в прямом фокальном свете выявляет под конъюнктивой слой прозрачной жидкости. При расположение переднего цилиарного сосуда вблизи лимба появление симптома эмиссария обычно не сопровождается формированием типичной подушечки конъюнктивы, так как последняя в области лимба довольно плотно спаяна с подлежащей склерой. В этих условиях, как правило, возникает лишь едва заметно приподнимающийся конъюнктивальный валик.
Обнаружение симптома эмиссария при биомикроскопии обязывает врача заподозрить наличие глаукоматозного процесса. Если при обследовании больного внутриглазное давление окажется нормальным, то с целью выявления глаукомы должны быть проведены специальные пробы. В условиях нагрузки компенсация за счет расширения эмиссария часто оказывается недостаточной, что выражается в повышении внутриглазного давления.
У сравнительно молодых пациентов, когда склера еще не столь плотна, симптом эмиссария чаще возникает в раннем периоде глаукомы или в преглаукоматозном состоянии . У больных преклонного возраста в связи с уплотнением наружной оболочки глаза симптом эмиссария появляется а более поздних стадиях глаукомы на фоне дистрофических изменении склеры. Склера вокруг переднего цилиарного сосуда иногда редуцируется и истончается до такой степени, что в отверстие становится видимой сосудистая оболочка.
В диагностике глаукомы определенное значение может иметь наблюдение за состоянием водяных вен . К ранним признакам глаукомы, по данным З. А. Каминской, относится появление отрицательного феномена отлива. При сдавливании стеклянной палочкой сосуда, принимающего водяную вену, можно наблюдать двоякую реакцию: либо вена остается прозрачной и внутриглазная жидкость заполняет принимающий вену сосуд (положительный феномен отлива), либо вена заполняется кровью (отрицательный феномен отлива).
Помимо отрицательного феномена отлива, глаукоме свойствен феномен «плюс-минус» . Он состоит в том, что после сдавливания принимающего водяную вену сосуда вена вначале остается прозрачной, а потом заполняется кровью. При глаукоме в состоянии декомпенсации все водяные вены заполнены кровью, феномен поршня отсутствует.
Должна обязательно производиться больным, перенесшим фистулизирующую антиглаукоматозную операцию. После трепанации склеры по Эллиоту, передней склерэктомии, операции ириденклеизиса над верхним лимбом формируется фильтрационная, иногда многокамерная подушечка. При исследовании в прямом фокальном свети видно, что ее полости заполнены прозрачной внутриглазной жидкостью. Сквозь них можно рассмотреть фильтрующее операционное отверстие в склере, глыбки пигмента.
- При хорошо выраженном фильтрующем послеоперационном рубце обычно наблюдаются нормальные цифры внутриглазного давления.
- При неудовлетворительной фильтрации операционный рубец представляется плоским, обильно васкуляризированным за счет новообразованных конъюнктивальных и эписклеральных сосудов.
Статья из книги: .
Современные методы обследования зрительной системы позволяют выявить опасные офтальмологические патологии даже на ранних этапах их развития. Одним из самых информативных считается биомикроскопия глаза. Она дает возможность детально и с большим увеличением изучить элементы переднего отрезка глазного яблока.
Специфика биомикроскопии
Биомикроскопия – бесконтактный метод обследования глаза и его глубоких структур при помощи щелевой лампы. Щелевой лампой называют бинокулярный микроскоп, приспособленный для офтальмологических целей, который оснащен осветительным прибором, создающим луч света. Использование щелевой лампы бесконтактно, а потому безболезненно.
Щелевая лампа дает возможность изучить строение глазных тканей. Осветительная система лампы включает щелевидную диафрагму с регулируемой шириной и цветовые фильтры. Проходя через щель, луч света образует срез оптических структур глаза, которые можно рассмотреть через бинокулярный микроскоп. Чтобы исследовать все структуры переднего отдела, окулист поочередно перемещает световую щель.
Показания к биомикроскопии
Детальное изучение элементов переднего отрезка глаза позволяет диагностировать многие патологии зрения. Биомикроскопия входит в список стандартных профилактических обследований, вместе с (определение остроты зрения) и осмотром глазного дна. Эти три метода выявляют признаки большинства заболеваний зрительного аппарата, а для подтверждения диагноза назначают дополнительные исследования.
Показания к биомикроскопии:
- патологии роговицы;
- воспалительные процессы разной природы в конъюнктиве;
- опухоли или кисты;
- травма головы, глазного яблока или века;
- воспаление или отек век;
- склерит или эписклерит;
- аномалии строения радужки;
- , иридоциклит и другие воспаления радужки;
- кератит;
- глаукома;
- катаракта;
- дистрофия роговицы или склеры.
Также офтальмологическое обследование помогает оценить состояние сосудов конъюнктивы при гипертонической болезни и проанализировать изменения при эндокринных нарушениях. Биомикроскопия помогает выявлять инородные тела в глазу.
Обследование при помощи щелевой лампы обязательно проводят перед офтальмологическими операциями, а также после вмешательства. Биомикроскопия – основной метод оценки результатов лечения зрительной системы, но его не проводят пациентам с алкогольным или наркотическим опьянением, а также людям с психическими заболеваниями, которые провоцируют неадекватное или агрессивное поведение.

Как проводится биомикроскопия
Чтобы удобнее было осматривать глубокие структуры глаза вроде хрусталика и стекловидного тела, перед процедурой в глаза закапывают специальный препарат для расширения зрачка. Перед удалением инородного тела закапывают капли с анестетиком. Обычно это лидокаин, поэтому при наличии аллергии, нужно сообщить об этом офтальмологу.
Если требуется изучить состояние роговицы на предмет повреждений, воспалений и неизвестных патологий, перед биомикроскопией следует закапать специальный краситель. Затем в глаз закапывают глазные капли, которые смывают краситель со здоровых участков, оставляя дефекты и изменения роговицы подкрашенными на короткое время, что позволяет изучить их детальнее.
Исследование проводят в затемненном помещении, чтобы обеспечить контраст между неосвещенными и освещенными лампой зонами глазного яблоками. Во время биомикроскопии пациент садится перед микроскопом. Подбородок и лоб нужно установить на подставки. Микроскоп и осветитель помещают на уровне глаз. Врач сидит напротив, корректирует освещение и ширину луча света. Луч направляют в глаз и осматривают глазные структуры.
Биомикроскопия безболезненна, но из-за света возможно усиленное слезотечение и слабый дискомфорт. По времени манипуляции занимают 10-15 минут. Чтобы исследование было точным и качественным, рекомендует редко моргать.
Способы биомикроскопии по характеру освещения:
- Прямое фокусирование. Световой луч фокусируют строго на исследуемом участке глаза. Таким образом можно оценить прозрачность оптических сред и определить локализацию очагов помутнения.
- Отраженный свет. Способ исследования роговицы, когда лучи света отражают от радужки. Так выявляют инородные тела и зоны отечности.
- Непрямое фокусирование. Световой луч фокусируют рядом с необходимым участком. Благодаря контрасту и слабому освещению лучше видны изменения в структурах глаза.
- Непрямое диафаноскопическое просвечивание. На границе оптических сред с разным преломлением света образуется зеркальное отсвечивание. Это позволяет изучить ткани рядом с выходом отраженного света. Так обследуют угол передней камеры.
Помимо разных способов освещения, офтальмолог может задействовать разные приемы биомикроскопии. Скользящий луч позволяет оценить рельеф роговицы, выявить новообразованные сосуды и инфильтраты, а также глубину их расположения. Такой луч получают при перемещении световой полосы по поверхности в разные стороны. Также можно исследовать структуры в зеркальном поле. Способ дает возможность оценить рельеф поверхностей и обнаружить неровности.

Возможности биомикроскопии
При биомикроскопии можно изучить состояние конъюнктивы, роговицы, радужки, хрусталика, стекловидного тела и передней камеры глазного яблока. Биомикроофтальмоскопия помогает обследовать центр глазного дна. Благодаря щелевой лампе удается осуществлять раннюю диагностику глаукомы, трахомы, катаракты и других патологий глаза.
Тонкий световой срез получается благодаря суживанию и увеличению силы света в полупрозрачных тканях. В оптическом срезе можно увидеть помутнение роговицы, новые сосуды, инфильтраты, отложения на задней поверхности оболочки. Метод помогает не только выявить, но также определить глубину залегания дефектов.
Исследуя петлистую сосудистую сеть и конъюнктиву, удается понаблюдать за кровотоком и перемещением элементов крови. При биомикроскопии хорошо видны разные зоны хрусталика (полюсы, корковое вещество, ядро и другие), а также передние слои стекловидного тела. Если у пациента имеется катаракта, исследование показывает локализацию очагов помутнения.
При биомикроскопии врач может задействовать асферические линзы, чтобы изучить глазное дно, выявить изменения стекловидного тела и сосудистой оболочки. При диагностике глаукомы, застоя, неврита и разрыва сетчатки фокусирование света на глазное дно позволяет обследовать диск зрительного нерва.

Усовершенствованная щелевая лампа позволяет дополнительно оценивать толщину, зеркальность и сферичность роговицы и определять ее параметры. При биомикроскопии можно измерить глубину переднего отрезка глаза. Щелевая лампа показывает дефекты стекловидного тела, которые не видны при других методах диагностики. Например, фибриллярные структуры, которые указывают на наличие воспаления или дистрофии.
К последним инновациям относят ультразвуковую биомикроскопию, которая существенно расширила возможности метода. Применение ультразвука позволяет обследовать цилиарное тело, боковые зоны хрусталика, заднюю поверхность и срез радужной оболочки – многие структуры, которые скрыты за непрозрачной радужкой при обычной биомикроскопии.
Биомикроскопия является доступным и очень информативным методом диагностики офтальмологических заболеваний. Он считается основным в начале диагностики любой патологии зрения, ведь при биомикроскопии можно изучить структуры переднего отрезка глаза и некоторые элементы глазного дна. Биомикроскопия доступна в большинстве офтальмологических кабинетов государственных и частных медицинских учреждений.
Похожие статьи
Нет похожих статей
Контактные линзы каких брендов вам знакомы?
Poll Options are limited because JavaScript is disabled in your browser.


